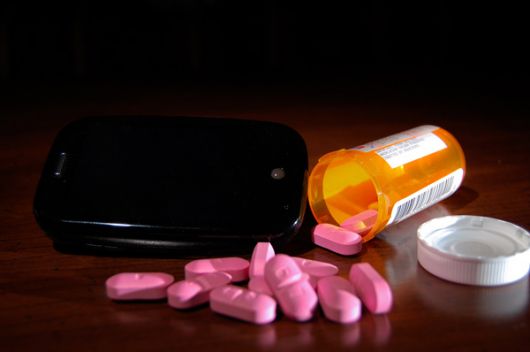
Los antibióticos y el futuro
Hay confusión global sobre el aumento a la resistencia a los antibióticos, afirma la OMS, que pide recordar que estos no son de uso rutinario.
El uso inadecuado de los antibióticos ha causado una crisis sanitaria, fue el resultado de una serie de encuestas conducidas por la OMS, que reflejan que el 64% de los participantes creen que estos fármacos son apropiados para tratar resfriados o gripes, a pesar de que no tienen impacto en los virus que causan estas afecciones.
El 32% de los entrevistados que sí recibieron antibióticos por prescripción médica piensan que pueden parar de tomarlos una vez que se sienten mejor, en lugar de cumplir el tratamiento indicado, lo que es fundamental. Otra idea equivocada, pero muy arraigada, es que la resistencia a los antibióticos ocurre cuando el organismo de una persona se vuelve inmune a ellos. En realidad, el efecto no es sobre el cuerpo de los humanos ni de los animales, sino únicamente sobre las bacterias del organismo.
Por último, esto le puede ocurrir a cualquiera, incluidas las personas que toman antibióticos de forma adecuada y bajo prescripción médica y a los que solo los toman ocasionalmente, algo que la mayoría de los consultados desconocían.
Para el sondeo se seleccionaron 12 países de todas las regiones, representativos por su población. El único latinoamericano fue México, donde el 75% de los encuestados dijo haber tomado antibióticos en los últimos 6 meses. El 61% de ellos afirmó que los antibióticos pueden curar un resfriado o una gripe.
Pero los mexicanos fueron los más informados sobre la existencia de este problema e indicaron con mayor énfasis que cada vez más infecciones presentan resistencia a los antibióticos. Los otros encuestados fueron Barbados, China, Egipto, India, Indonesia, Nigeria, Rusia, Serbia, Sudáfrica, Sudán y Vietnam.
Con estos resultados, la OMS lanzó una campaña mundial en noviembre y diciembre bajo el lema “Antibióticos: Maneje con Cuidado”. La organización humanitaria Médicos Sin Fronteras (MSF) señaló que la clave son los métodos de diagnóstico precisos, rápidos y fáciles de usar, que ayuden a los trabajadores sanitarios a identificar en el sitio si alguien con fiebre tiene una infección bacteriana o vírica, y si necesita antibióticos o no.
Una mirada local
La OMS hace esta campaña por países como el nuestro, “en los que se pide antibióticos sin prescripción con facilidad”, considera el médico Jorge Gutiérrez Bajaña. “Pasamos por una gran cantidad de procesos virales, respiratorios y digestivos y utilizamos antibióticos para ello, a pesar de que son procesos que se mejoran con reposo y líquidos”.
Gutiérrez advierte que por esta práctica, el medicamento no funcionará cuando sea realmente necesario, porque para entonces la bacteria se habrá vuelto resistente a tres o cuatro tipos de antibióticos. El adulto joven no presentará grandes problemas, pero a los niños les produce cuadros contrarios y en los adultos mayores se complican las enfermedades agregadas.
“Solo el médico”, no el farmacéutico ni el paciente, “puede decidir si el antibiótico es necesario, a partir del diagnóstico del proceso. Si el cuadro es especialmente inusual, es preferible asegurarse a través de un cultivo o procedimiento que refleje que hay una infección bacteriana”. Generalmente, explica Gutiérrez, si un paciente lleva más de una semana con un cuadro gripal, amerita un antibiótico, pero también es recomendable un estudio.
Recurso compartido
Los Centros para el Control y Prevención de Enfermedades (CDC), agencia del Departamento de Salud de EE. UU., que se sumaron a la campaña de la OMS, explican que la manera en que usamos antibióticos hoy impacta directamente en cuán efectivos serán en el futuro.
Ciertos tipos de bacterias son capaces de sobrevivir y adaptarse a los antibióticos a los que han sido expuestas durante tratamientos anteriores. A su paso, el fármaco elimina bacterias saludables del tracto digestivo, permitiendo que crezcan otros tipos, como Clostridium difficile, también llamada la pesadilla bacteriana.
C. difficile es un germen que se encuentra a menudo en las instalaciones médicas y que se puede adquirir al hacer contacto con superficies contaminadas o con las manos de un trabajador de la salud.
La mayoría de C. difficile no resiste a los antibióticos, pero una pequeña parte sí, y estos aprovechan la disminución de la flora bacteriana para tomar ese lugar, poniendo a los pacientes en riesgo. Las infecciones por C. difficile están en niveles históricos, según la CDC.
Otros gérmenes peligrosos son las enterobacterias productoras de carbapenemasa, que se han vuelto resistentes a todos o casi todos los antibióticos utilizados en la actualidad, y que se contagian con facilidad en hospitales y hogares de ancianos cuando no se toman las acciones apropiadas.
La CDC invita a considerar que la resistencia no es solo un problema de los infectados, sino que debemos considerar los antibióticos como un recurso compartido, cuya eficacia nos concierne ahora o en una visita futura al hospital. (I)
varias cepas
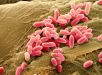 La bacteria Pseudomonas aeruginosa tiene también cepas resistentes a muchos antibióticos; es colonizadora de los equipos médicos y causante de infecciones en el oído externo y en heridas por quemaduras.
La bacteria Pseudomonas aeruginosa tiene también cepas resistentes a muchos antibióticos; es colonizadora de los equipos médicos y causante de infecciones en el oído externo y en heridas por quemaduras.
resistentes
 El Staphylococcus aureus reúne un grupo de cepas resistentes a la penicilina y a la meticilina. Causan neumonía e infección general y no solo se encuentran en hospitales, sino que pueden contaminar alimentos.
El Staphylococcus aureus reúne un grupo de cepas resistentes a la penicilina y a la meticilina. Causan neumonía e infección general y no solo se encuentran en hospitales, sino que pueden contaminar alimentos.